– патология светопреломляющей структуры глаза – хрусталика, характеризующаяся его помутнением и потерей естественной прозрачности. Катаракта проявляется «затуманенностью» зрения, ухудшением ночного видения, ослаблением цветового восприятия, сенситивностью к яркому свету, диплопией. Офтальмологическое обследование при катаракте включает визометрию, периметрию, офтальмоскопию, биомикроскопию, тонометрию, рефрактометрию, офтальмометрию, УЗИ сканирование глаза, электрофизиологические исследования. Для замедления прогрессирования катаракты проводится консервативная терапия; удаление катаракты производится путем микрохирургического вмешательства с заменой хрусталика на интраокулярную линзу.

Общие сведения
Катаракта (от греч. katarrhaktes - водопад) - помутнение или изменение цвета части либо всего хрусталика, приводящее к уменьшению его светопроводимости и снижению остроты зрения. По сведениям ВОЗ, половина случаев слепоты во всем мире обусловлена именно катарактой. В возрастной группе 50-60 лет катаракта выявляется у 15% населения, 70-80 лет - у 26%-46%, старше 80 лет – практически у каждого. Среди врожденных заболеваний глаз катаракта также занимает ведущие позиции. Большая распространенность и социальные последствия заболевания делают катаракту одной из самых актуальных проблем современной офтальмологии .
Хрусталик является частью диоптрического (светопроводящего и светопреломляющего) аппарата глаза, расположенной кзади от радужной оболочки, напротив зрачка. Структурно хрусталик образован капсулой (сумкой), капсулярным эпителием и хрусталиковым веществом. Поверхности хрусталика (передняя и задняя) имеют сферическую форму с разным радиусом кривизны. Диаметр хрусталика составляет 9-10 мм. Хрусталик - бессосудистое эпителиальное образование; питательные вещества в него поступают путем диффузии из окружающей внутриглазной жидкости.
По своим оптическим свойствам хрусталик представляет биологическую двояковыпуклую прозрачную линзу, функция которой заключается в преломлении входящих в нее лучей и фокусировке их на сетчатке глаза. Преломляющая сила хрусталика неоднородна по толщине и зависит от состояния аккомодации (в покое - 19,11 дптр; в состоянии напряжения - 33,06 дптр).
Любое изменение формы, величины, положения хрусталика приводит к значительным нарушениям его функций. Среди аномалий и патологии хрусталика встречается афакия (отсутствие хрусталика), микрофакия (уменьшение размеров), колобома (отсутствие части линзы и ее деформация), лентиконус (выпячивание поверхности в виде конуса), катаракта. Формирование катаракты может происходить в любом из слоев хрусталика.

Причины катаракты
Этиология и механизмы катарактогенеза - развития катаракты объясняются с позиций нескольких теорий, однако ни одна из них не дает исчерпывающего ответа на вопрос о причинах заболевания.
В офтальмологии наибольшее распространение получила теория свободно-радикального окисления, которая объясняет механизм образования катаракты с точки зрения образования в организме свободных радикалов - нестабильных органических молекул с непарным электроном, легко вступающих в химические реакции и вызывающих сильнейший окислительный стресс. Считается, что перекисное окисление липидов - взаимодействие свободных радикалов с липидами, особенно ненасыщенными жирными кислотами, приводит к разрушению мембран клеток, что и вызывает развитие старческой и диабетической катаракты , глаукомы , нарушений микроциркуляции в тканях головного мозга, гепатита . Образованию свободных радикалов в организме, в первую очередь, способствуют курение и ультрафиолетовое излучение.
Важную роль в механизме развития катаракты играет возрастное снижение антиоксидантной защиты и дефицит природных антиоксидантов (витаминов А, Е, глутатиона и др.). Кроме этого, с возрастом изменяются физико-химическая свойства белковых волокон хрусталика, которые составляют в его структуре свыше 50%. Нарушение метаболизма хрусталика и развитие помутнений может быть связано с изменением состава внутриглазной жидкости при рецидивирующих воспалительных заболеваниях глаза (иридоциклите , хориоретините), а также дисфункции цилиарного тела и радужки (синдроме Фукса), терминальной глаукоме, пигментной дегенерации и отслойке сетчатки.
Помимо возрастной инволюции, к развитию катаракты предрасполагают глубокое общее истощение после тяжелых инфекционных заболеваний (тифа , малярии , оспы и др.), голодание, анемия, чрезмерная инсоляция, воздействие радиации, токсические отравления (ртутью, таллием, нафталином, спорыньей). Факторами риска развития катаракты служат эндокринопатии (сахарный диабет , тетания, мышечная дистрофия, адипозогенитальный синдром), болезнь Дауна , кожные заболевания (склеродермия , экзема , нейродермит , пойкилодермия Якоби). Осложненные катаракты могут возникать при механических и контузионных травмах глаза, ожогах глаз, перенесенных глазных операциях, неблагополучной наследственности по катаракте в семье, близорукости высокой степени, увеитах .
Врожденная катаракта в большинстве случаев вызвана токсическими воздействиями на эмбрион в период закладки хрусталика. Среди причин врожденной катаракты выделяют перенесенные беременной инфекции (грипп , краснуха , герпес , корь , токсоплазмоз), гипопаратиреоз , прием кортикостероидов и др. Врожденная катаракта может встречаться при наследственных синдромах и сочетаться с пороками развития других органов.
Классификация катаракты
В офтальмологии катаракты делятся на две большие группы: врожденные и приобретенные. Врожденные катаракты, как правило, ограничены по площади и стационарны (не прогрессируют); при приобретенных катарактах изменения в хрусталике прогрессируют.
Среди приобретенных катаракт, в зависимости от этиологии, выделяют старческие (сенильные, возрастные - около 70%), осложненные (при заболеваниях глаз – около 20%), травматические (при ранениях глаза), лучевые (при повреждении хрусталика рентгеновским, радиационным, инфракрасным излучением), токсические (при химических и лекарственных интоксикациях), катаракты, связанные с общими заболеваниями.
По локализации помутнения в хрусталике различают:
- переднюю полярную катаракту – располагается под капсулой в области переднего полюса хрусталика; помутнение имеет вид круглого пятна беловатого и сероватого цвета;
- заднюю полярную катаракту - располагается под капсулой заднего полюса хрусталика; по цвету и форме аналогична передней полярной катаракте;
- веретенообразную катаракту – располагается по переднезадней оси хрусталика; имеет форму веретена, по виду напоминает тонкую серую ленту;
- ядерную катаракту – располагается в центре хрусталика;
- слоистую (зонулярную) катаракту – располагается вокруг ядра хрусталика, при этом мутные и прозрачные слои чередуются;
- корковую (кортикальную) катаракту – располагается по наружному краю оболочки хрусталика; имеет вид беловатых клиновидных включений;
- заднюю субкапсулярную - располагается под капсулой позади хрусталика;
- полную (тотальную) катаракту – всегда двусторонняя, характеризуется помутнением всего вещества и капсулы хрусталика.
Перезрелая катаракта может осложниться факогенной (факолитической) глаукомой, связанной с засорением естественных путей оттока ВГЖ макрофагами и белковыми молекулами. В некоторых случаях может произойти разрыв капсулы хрусталика и выход в полость глаза белкового детрита, что влечет за собой развитие факолитического иридоциклита.
Созревание катаракты может быть быстропрогрессирующим, медленно прогрессирующим и умеренно прогрессирующим. При первом варианте от начальной стадии до обширного помутнения хрусталика проходит 4-6 лет. Быстропрогрессирующая катаракта развивается примерно в 12% наблюдений. Медленное созревание катаракты происходит в течение 10-15 лет и встречается у 15% больных. Умеренное прогрессирование катаракты в 70% случаях протекает за период 6-10 лет.
Симптомы катаракты
Выраженность клинических проявлений зависит от стадии катаракты. Острота зрения при начальной катаракте может не страдать. Ранними признаками заболевания могут являться двоение предметов (диплопия), мелькание «мушек» пред глазами, нечеткость зрения («как в тумане»), окрашивание видимых предметов в желтоватый оттенок. Пациенты с катарактой отмечают затруднения при письме, чтении, работе с мелкими деталями.
Для клиники катаракты типична повышенная чувствительность глаз к свету, ухудшение ночного видения, ослабление цветовосприятия, необходимость использования яркого освещения при чтении, появление «ореола» при взгляде на любые источники света. Зрение при катаракте изменяется в сторону близорукости, поэтому пациенты с выраженной дальнозоркостью иногда вдруг обнаруживают, что прекрасно видят вблизи без очков. Видимое изображение расплывается перед глазами, однако скорректировать его с помощью очков или контактных линз никак не удается, несмотря на смену уровня диоптрий.
В стадии незрелой и особенно зрелой катаракты острота зрения резко снижается, утрачивается предметное зрение, сохраняется только светоощущение. В процессе созревания катаракты цвет зрачка становится молочно-белым вместо черного.
Диагностика катаракты
Выявление катаракты проводится офтальмологом на основании целого ряда стандартных и дополнительных обследований.
Рутинное офтальмологическое обследование при подозрении на катаракту включает визометрию (проверку остроты зрения), периметрию (определение полей зрения), цветовое тестирование , тонометрию (измерение внутриглазного давления), биомикроскопию (исследование глазного яблока при помощи щелевой лампы), офтальмоскопию (изучение глазного дна). В совокупности стандартное офтальмологическое обследование позволяет выявить такие признаки катаракты, как снижение остроты зрения, нарушение цветовосприятия; исследовать структуру хрусталика, оценить локализацию и величину помутнения, обнаружить дислокацию хрусталика и т. д. При невозможности осмотра глазного дна, при выраженном помутнении хрусталика, прибегают к исследованию энтопических феноменов (механофосфен и феномена аутоофтальмоскопии), позволяющих судить о состоянии нейрорецепторного аппарата сетчатки.
К специальным методам обследования при катаракте относят рефрактометрию , офтальмометрию, УЗ-сканирование глаза в А- и В- режиме, ультразвуковую биомикроскопию и др. Дополнительные методы позволяют хирургу-офтальмологу рассчитать силу интраокулярной линзы (искусственного хрусталика), определиться с оптимальной операционной методикой.
Для оценки функционального состояния сетчатки, зрительного нерва и центральных отделов зрительного анализатора при катаракте проводятся электрофизиологические исследования : электроокулография (ЭОГ), электроретинография (ЭРГ), регистрация зрительных вызванных потенциалов (ЗВП).
Лечение катаракты
В начальных стадиях старческой катаракты применяется консервативная терапия, включающая инстилляции глазных капель (азапентацен, пиреноксин, комбинированные препараты с цитохромом C, таурин и др.). Подобные меры не приводят к рассасыванию помутнений хрусталика, а только замедляют прогрессирование катаракты.
Смысл так называемой, заместительной терапии заключается во введении веществ, недостаток которых приводит к развитию катаракты. Поэтому в состав глазных капель входят аминокислоты, витамины (рибофлавин, никотиновая кислота, аскорбиновая кислота), антиоксиданты, йодистый калий, АТФ и др. вещества. Препарат азапентацен имеет иной механизм действия – за счет активации протеолитических ферментов, он в некоторой мере способствует рассасыванию непрозрачных белковых структур хрусталика.
Консервативное лечение катаракты малоэффективно, поэтому единственным методом устранения патология и восстановления зрения служит микрохирургическая операция – удаление измененного хрусталика и его замена интраокулярной линзой. Возможности современной микрохирургии глаза избавляют от необходимости ждать полного созревания катаракты для ее удаления.
Медицинские показания к оперативному лечению включают: набухающую катаракту, перезрелую катаракту, подвывих или вывих хрусталика , выявление вторичной глаукомы, сопутствующую патологию глазного дна, требующую лечения (диабетическая ретинопатия , отслойка сетчатки и др.). Дополнительные показания к хирургическому лечению катаракты определяются профессиональными и бытовыми потребностями в повышении качества зрения. При двусторонней катаракте вначале оперируют глаз, имеющий более низкую остроту зрения.
В современной хирургии катаракты используется несколько способов удаления помутневшего хрусталика: экстракапсулярная и интракапсулярная экстракция катаракты, ультразвуковая и лазерная факоэмульсификация.
Наиболее серьезный прогноз в отношении зрительной функции сопряжен с врожденной катарактой, поскольку в этом случае, как правило, имеют место изменения в нервно-рецепторном аппарате глаза. Хирургическое лечение приобретенной катаракты, в большинстве случаев приводит к достижению приемлемой остроты зрения, а нередко – и восстановлению трудоспособности пациента.
Профилактика врожденных катаракт требует предупреждения вирусных заболеваний в период беременности, исключения радиационных воздействий. Для предотвращения развития приобретенной катаракты, особенно в молодом возрасте, необходима антиоксидантная защита организма, ранее лечение сопутствующей общей и офтальмологической патологии, предупреждение травм глаза, ежегодные профосмотры офтальмологом.
На рынке существует множество разновидностей интраокулярных линз (хрусталиков), которые отличаются по цене. Какой лучше хрусталик ставить при катаракте? Если человек не знает, в чем между ними разница по характеристикам, он и не может определиться с выбором. Поскольку линзу можно имплантировать в капсулу хрусталика удачно только раз, к ее выбору нужно подойти очень ответственно.
Немного об ИОЛ
При катаракте происходит помутнение хрусталика. Чтобы восстановить зрение нужно извлечь поврежденный и вставить искусственный хрусталик. Он имплантируется в глазное яблоко и не просто увеличивает остроту зрения, а восстанавливает его. Он помогает сфокусировать свет на сетчатке.
Интраокулярные линзы (ИОЛ) изготавливаются из биологических материалов, чтобы они могли находиться в капсуле и не вызывать осложнений.
Все ИОЛ при катаракте подразделяются на следующие виды:
- По размеру: жесткие и мягкие.
- По форме: сферические асферические.
- По фокусированию: мультифокальные и монофокальные.
- толщину;
- размер оптической части;
- диаметр.
- Среди мягких линз очень широкой популярностью пользуются силиконовые, гидрогелиевые и акриловые хрусталики.
- Очень качественные ИОЛ производят такие страны, как США и Великобритания. Конечно, цена их довольно приличная, но на основном материале для операции экономить не стоит.
- Если купить дешевый хрусталик правильной формы и с хорошими оптическими свойствами, но из плохого материала, то через два года может начаться его деструкция.
- Итак, какой хрусталик лучше? Конечно, мягкий. Но он бывает прозрачный и с желтым оттенком, который защищает сетчатку от света и предотвращает появление дистрофических изменений. Однозначно лучше ставить при катаракте желтый хрусталик, тем более что он максимально приближен к природному.
- Какой хрусталик лучше: монофокальный или мультифокальный? Если ставить при катаракте монофокальную ИОЛ, то человек будет хорошо видеть вдаль, но для чтения книг ему придется одевать очки. Мультифокальные линзы лучше, но и стоят они намного дороже. Пациент с таким хрусталиком после операции видит хорошо на любом расстоянии. Человеку никогда не придется пользоваться очками. Но наиболее современными являются торические мультифокальные линзы. Они самые дорогие, если у человека еще был астигматизм до операции, то они помогут избавиться от него. Перед операцией желательно проконсультироваться с самим хирургом по поводу выбора линзы, ведь от ее качества зависит многое. Материал, из которого она изготовлена, может препятствовать повторному развитию катаракты.
- Какой материал лучше? Гидрофобный материал снижает вероятность помутнения и появления катаракты, а также адсорбирует все вредные вещества.
- Анестезиолог обезболивает глаз.
- Хирург проводит два мельчайших разреза на фиброзной оболочке глаза.
- Затем рассекает переднюю стенку капсульной сумки.
- Выполняет фрагментацию и размягчение хрусталика.
- Удаляется катаракта. фрагменты и мягкие массы с помощью вакуума.
- Полирует стенки капсульного мешка.
- Устанавливает искусственный имплантат в полость капсульной сумки.
- Герметизирует разрез.
Существуют также линзы, которые разработаны специально для устранения астигматизма. Называются они торическими.
Эксклюзивными моделями при катаракте и других болезнях глаз считаются премиальные ИОЛ. Они окрашены в желтый цвет и этим самым максимально схожи с природным хрусталиком.
Чтобы ответить на вопрос, какую ИОЛ лучше ставить, нужно узнать более подробно обо всех ее видах. Однозначно сказать, что именно конкретная искусственная линза будет лучше всех остальных, нельзя. Конечно, ИОЛ импортного производства будет немного отличаться качеством, от товара отечественного производства.
Как же определиться с выбором ИОЛ?
Что нужно учитывать при выборе?
При выборе ИОЛ очень важно учитывать такие параметры:
Лучше, конечно, ставить мягкую линзу, которую можно свернуть в трубочку и имплантировать в глаз через микродоступ в 1,8 мм. В капсуле она расправиться и примет нужную форму.
Такую линзу ставят при помощи операции факоэмульсификации, которая проходит без наложения швов.
Если выбрать жесткую линзу, то ставить ее нужно лишь при помощи экстракапсулярной экстракции. При этой операции делают большой разрез роговицы, соответственно после процедуры накладывают шов. При этом размер ИОЛ достигает 6,5 мм, под нее соответственно делают и такой большой разрез.
Важно! Поскольку в роговице нет капилляров, разрез заживает очень долго, в основном требуется полгода для восстановления.
Чему отдать выбор:
Положительный исход операции и возможность обрести хорошее зрение зависит как от качества хрусталика, так и от квалификации врача.
Как подобрать ИОЛ?
Замена хрусталика глаза при катаракте
Операбельное лечение считается самым оптимальным способом при таком заболевании, как катаракта, - замена хрусталика. Операция глаза после того, как будет постановлен диагноз, должна быть проведена как можно быстрее, потому как задержка лечения вызывает дальнейшее прогрессирование заболевания и приведет в конечном итоге к необратимым, неисправимым последствиям – происходит полная потеря зрения без возможности восстановить его в дальнейшем. Кроме этого, операция намного лучше переносится пациентами на ранних стадиях болезни.
Как выполняется процедура
Операция по замене хрусталика выполняется под местной анестезией. При этом применяются капли, обезболивающие передние структуры глаза.
Любое оперативное вмешательство сопровождается у пациентов волнением, поэтому в некоторых случаях врачи могут ввести внутривенно седативный препарат.
При наличии второстепенных патологий, например, болезнь Паркинсона, необходимо обездвижить глазное яблоко. В любом случае дополнительные меры принимаются индивидуально в зависимости от общего состояния человека и наличия других заболеваний. Все эти процедуры проводятся за день до оперативного вмешательства.
Ход операции:
Удаляется катаракта и производится замена хрусталика в течение 1-1,5 часов. После процедуры глаз заклеивается специальной стерильной повязкой. Уже через несколько часов, человека выписывают из стационара. На следующий день он должен посетить офтальмолога для осмотра. Первую ночь, после того как будет проведена операция, нужно спать только на спине. Многих волнует вопрос о том, какой именно будет вживлен имплантат в глаз после того, как будет удалена катаракта.
Разновидностей имплантатов очень много, поэтому, какой именно будет хрусталик установлен, какой из них лучше, решает врач.
Какой хрусталик лучше ставить при катаракте
Особенности выбора
При лечении катаракты, невзирая на выбранную методику, пациенту устанавливают имплантат в виде интраокулярной линзы, то есть искусственного хрусталика. В этом случае люди сталкивают с проблемой выбора. Ведь на современном рынке представлен обширный выбор различных линз, которые отличаются по многим параметрам. Чтобы определить, какому изделию отдать предпочтение, важно ознакомиться с их принципом работы.
Интраокулярные линзы называют «очками в глазу». Но такое описание далеко не самое правильное. Функционально очки лишь увеличивают остроту зрения. Интраокулярные линзы же его восстанавливают. Основное отличие в том, что эти линзы находятся не перед глазным яблоком, а непосредственно внутри него. Они, по сути, являются искусственным хрусталиком, который должен сосуществовать с тканями, которые его окружают, не вызывая при этом негативных последствий. Поэтому интраокулярные линзы выполняют из химически и биологически инертных полимеров. Таким требованиям лучше всего отвечают так называемые синтетические полимеры.
Параметры искусственных хрусталиков
Оценивая интраокулярные линзы, нужно принять во внимание такие параметры, как диаметр оптической части, размер и толщина совместно с опорными элементами. Жесткий хрусталик отличается диаметром оптической части. Он составляет не менее пяти, но не более шести с половиной миллиметров. Особый и размер дужек, которыми линза крепится к цилиарному телу и радужке. Порой для выполнения имплантации линзы такого типа нужно осуществить разрез до семи миллиметров.
Когда экстракция катаракты выполняется по экстракапсулярной методике, разрез производится вверху роговицы, а радужка отводится в сторону. После этого осуществляется удаление мутного хрусталика, на место которого и имплантируют интраокулярную линзу. Разрез был большим, но имплантация сложности не вызывала. Однако именно разрез со временем признали недостатком методики. Это обусловлено длительностью заживания раны. Чтобы разрез скорее затянулся, накладывали швы. Это способствовало нарушению сферической формы самого глазного яблока. В итоге нередко формировался астигматизм.
В настоящее время актуален иной метод удаления катаракты, а именно факоэмульсификация. Он имеет принципиальное отличие. Так, роговицу достаточно рассечь всего лишь на три миллиметра, при этом разрез осуществляется в склере. Разумеется, в таком случае нужны иные интраокулярные линзы. Они более мягкие и миниатюрные. Диаметр таких линз составляет 2,5 или 3-3,5 мм. Подобные искусственные хрусталики разворачиваются внутри глаза после размещения. Они самостоятельно принимают необходимую форму. Их структура эластична, а размер компактен.
На сегодняшний день жесткие интраокулярные линзы устанавливают достаточно редко, по индивидуальным медицинским показаниям. В современной глазной хирургии лидером признана факоэмульсификация, которая задает иные стандарты.
Выбор хрусталика при катаракте возлагается на опытного офтальмолога. Он поможет определить оптимальный вариант, ориентируясь на состояние глаза пациента, а также учитывая метод последующей операции.
Следует понимать, что, если лечение производится эктракапсулярным методом, допускается имплантация жесткой интраокулярной линзы. Разрез в этом случае всегда большой. Но такие искусственные хрусталики называют жесткими лишь условно. В действительности они достаточно эластичны и не осуществляют механического давления на глазные ткани.
На сегодняшний день в современных клиниках чаще всего проводится оперирование посредством факоэмульсификации. При такой операции имплантируют исключительно мягкие искусственные хрусталики. Самыми распространенными являются гидрогелевые, силиконовые, акриловые интраокулярные линзы. Наиболее качественные линзы нынче выпускают в Германии, США и Англии. Хорошо зарекомендовали себя на практике искусственные хрусталики от «Акрисоф», «Бауш энд Ломб», а также от «Райнер». Разумеется, качество других искусственных линз значительно хуже, уступает зарубежным изделиям по всем параметрам, но и цена на порядок ниже.
Какой наркоз при катаракте
Хирургическое лечение катаракты проводится по необходимости, когда наблюдается ухудшение зрения или возможны серьезные осложнения. Перед операцией пациент проходит полное обследование, чтобы полностью изучить степень тяжести болезни и выбрать подходящий метод оперативного вмешательства. Безболезненна и абсолютно безопасна для человека операция при катаракте. Как делают ее, и в каких случаях она противопоказана?
Показания к хирургическому вмешательству
Катаракта распространяется очень быстро и может привести к осложнениям в виде полной слепоты.
Раньше операцию проводили только при полной зрелости болезни, но сейчас, при внедрении новых технологий оперативного вмешательства, процедуру можно проводить на любой стадии болезни.
Это исключает возможность появления осложнений.
Показаниями к проведению операции являются:
Перезрелая катаракта. Набухающая форма катаракты, которая опасна своими последствиями в виде глаукомы. Смена положения хрусталика, его вывих. Вторичная глаукома. Исследование глазного дна (при отслойке сетчатки или изменениях глазного дна из-за болезней).
Лечение желательно начинать уже при первых симптомах болезни, в таком случае можно подобрать более щадящий метод.
В некоторых случаях показанием к операции является необходимость сохранности 100% зрения для профессиональной деятельности. В этом случае, например, водителю транспортных средств острота зрения на момент проведения операции должна составлять 0,5. Когда не требуется столь высокой четкости зрения, допустимы значения в 0,1.
При двухсторонней катаракте начинают оперировать тот глаз, где ниже острота зрения.
Какие существуют методы оперативного вмешательства?
Разновидности операций
Оперативное вмешательство по удалению хрусталика является единственным способом избавиться от катаракты и спасти зрение.
В современной офтальмологии существуют несколько методов хирургического вмешательства, которые предполагают дробление хрусталика при помощи лазера или ультразвука.
Операция проходит очень быстро, при этом используется наркоз. Больной не чувствует боли во время самой процедуры, а послереабилитационный период длится совсем недолго.
Виды оперативного лечения следующие:
экстракапсулярная экстракция; интракапсулярная экстракция; ультразвуковая факоэмульсификация; лазерная факоэмульсификация.
Рассмотрим недостатки и преимущества каждого из этих видов операций.
Экстракапсулярная экстракция.
Во время процедуры под наркозом удаляют ядро хрусталика, а сама капсула остается неповрежденной. Преимуществом является сохранность задней капсулы хрусталика после проведения операции. В качестве недостатка можно рассматривать сильную травматичность. При операции делается большой разрез роговицы, после чего нужно накладывать швы. Восстановительный период довольно длительный.
При интракапсулярной экстракции хрусталик выводится через разрез роговицы в результате его замораживания криозондом.
Этапы этого метода следующие:
Закапывание глаза расширяющими каплями и введения наркоза.
Разрез роговицы. Извлечение при помощи криоэкстрактора передней капсулы, ядра хрусталика и его масс. Установка стекловидного тела. Наложение швов.
Преимуществом данного метода является возможность полного удаления хрусталика, что позволяет избежать осложнений в виде повторного развития катаракты. Этот вид операции делают при высокой зрелости катаракты. Недостатками такого вида операции на глазу является выпадение стекловидного тела и падение остроты зрения.
Какой наркоз выбирают при оперативном вмешательстве на глазу? Чаще всего делают местную анестезию.
Если оперируют ребенка, то используют общий наркоз (лекарство вводится внутривенно). Если человек обладает стойкой психикой и может высидеть во время операции неподвижно, ему нет необходимости делать общий наркоз. В таком случае человек находится в сознании и все видит, достаточно местной анестезии.
Из-за высокой травматичности глаза интракапсулярную экстракцию используют лишь в запущенных случаях болезни, чаще делают экстракапсулярную экстракцию.
Несмотря на популярность экстракапсулярной экстракции ее начинает вытеснять новый метод хирургического вмешательства, такой как факоэмульсификация. В последние 10 лет его используют практически все офтальмологические клиники.
Что же представляет собой этот вид операции, как происходит удаление катаракты глаза?
Ультразвуковая факоэмульсификация: суть метода
Суть операции состоит в удалении помутневшего хрусталика и замене его интраокулярной линзой. Как это проходит? В роговице делают микродоступ всего 1,8 мм в размере, и с помощью ультразвука размягчается и выводится из глаза хрусталик. В капсулу хрусталика помещается гибкая линза. Она заводится в глаз в согнутом состоянии, а в самой капсуле распрямляется и фиксируется.
Преимуществом является быстрый период реабилитации. Швы после вмешательства не накладывают, а микродоступ сам затягивается и заживает.
Рассмотрим порядок проведения операции:
Алмазным инструментом делают микродоступ. В камеру глаза вводят раствор, который защищает от ультразвука во время операции.
Через отверстие в глаз вводят зонд, с помощью которого ультразвуком превращают хрусталик в жидкость и выводят его из глаза. Вводят линзу. Удаляют защитное вещество.
В большинстве случаев делают местную анестезию.
После операции пациент не нуждается в дополнительном лечении. Врач назначает глазные капли для восстановления зрения. Первый месяц после операции нужно придерживаться мер профилактики, чтобы избежать осложнений. Нельзя употреблять алкоголь, не напрягать глаза лишний раз. От чтения книг и просмотра телевизора первое время желательно удержаться. Также нельзя поднимать тяжести, наклоняться и избегать перепадов температур.
Ультразвуковая факоэмульсификация является одним из самых безопасных и эффективных методов
оперативного лечения катаракты
Также проводится лазерная факоэмульсификация.
Сама операция длится всего 20 минут, пациент не чувствует боли, не требуется амбулаторное лечение. Человек может покинуть стены больницы в тот же день. Уже через два часа после операции пациент начинает видеть, а через две недели зрение восстанавливается полностью.
Анестезия при офтальмологических операциях позволяет проводить сложные и длительные оперативные вмешательства, направленные на восстановление зрения. При этих операциях делают общий или местный наркоз. Выбор способа обезболивания зависит от объема предстоящего оперативного вмешательства.
Основные принципы и особенности анестезии в офтальмологии
Обезболивание в офтальмологии имеет много своих особенностей. Оно должно не только обезболивать, но и выполнять такие функции:
Обеспечивать стабильное нормальное внутриглазное давление. Полностью обездвижить глазное яблоко. Блокировать поступление секрета через слезные каналы к глазу.
При операциях на глаза используют как общий, так и местный наркоз
Также необходимо учитывать возраст пациентов. Большинство людей, которым показано выполнение офтальмологических операций - это люди преклонного возраста. Очень часто у них уже есть сопутствующие заболевания, которые необходимо учитывать при выборе способа обезболивания.
Разновидность офтальмологических операций
Выбор метода наркоза зависит от объема планируемого оперативного вмешательства. Ниже представлены разновидности офтальмологических оперативных вмешательств, которые делают с использованием анестезии:
Внеглазные операции. Они включают в себя такие вмешательства: операции на слезном канале; исправление косоглазия. Внутриглазные вмешательства: удаление катаракты; операции на сетчатке глаза. Смешанные: устранение глаукомы; дренирование глазного яблока.
Также с использованием обезболивания, проводят вмешательства при различных травмах глаза. При этом, объем вмешательства зависит напрямую от количества поврежденных глазных тканей.
Регионарная анестезия
Регионарная анестезия является самой распространенной в офтальмологической практике. Она является разновидностью местной. В офтальмологии используется несколько ее видов:
Перибульбарный блок: анестетик вводится в медиальную жировую клетчатку орбиты. Ретробульбарный блок: анестетик вводится в конъюнктиву и глазное яблоко.
В офтальмологии регионарный наркоз используется чаще всего
Эти виды обезболивания позволяют полностью обезболить и обездвижить глаз. Чаще всего они применяются при удалении катаракты глаза и зондировании слезного канала у взрослых. Также могут использоваться при лечении глаукомы, травмах глаза. Какой из методов регионарного обезболивания выбрать решает хирург, ведь от того, куда именно он введет препарат, будет зависеть область обезболивания.
При лечении катаракты использование общего наркоза необязательно. Регионарного обезболивания достаточно. При лечении катаракты, хирургом-офтальмологом проводится удаление пораженного хрусталика. После удаления катаракты, на месте хрусталика устанавливают специальную линзу. Хирургическое лечение катаракты – единственная способность сохранить зрение. Операция по удалению катаракты длится не более часа, и этого времени достаточно при регионарном обезболивании.
Преимущества и минусы местного обезболивания
Такой вид анестезии имеет как плюсы, так и минусы. Несмотря на все свои преимущества, он используется не при всех операциях на глазах.
Основные плюсы данного метода:
Он практически не изменяет давление внутри глаза. Может полностью заблокировать движения в глазу. С его помощью могут проводиться вмешательства на глазах у пациентов пожилого возраста. Не нуждается в дорогостоящем оборудовании, и подходит для операций, проводимых в небольших клиниках или дневных стационарах.
Но местный наркоз не всегда можно использовать, например, он не подходит людям с нестабильной психикой
К недостаткам относятся:
Нельзя применять у детей. Запрещено применение у людей с нестабильной психикой. Требует больших умений со стороны офтальмолога.
Применение общего наркоза в офтальмологии
Общий наркоз чаще всего применяется при оперативных вмешательствах на глазах у детей. Самая распространенная операция – зондирование слезного канала.
Зондирование слезного канала проводится чаще всего у деток грудного возраста. Зондирование необходимо проводить, если слезный канал стал непроходимым для слез. Обычно, это происходит после дакриоцистита, то есть воспаления слезного мешка. Зондирование слезного мешка длиться около 10 минут. В слезный канал вводится игла, которая бужирует (расширяет) его. Сама операция – очень простая. Но общий наркоз при таком зондировании необходим из-за невозможности зафиксировать ребенка во время манипуляции.
При зондировании слезного канала чаще всего используют масочный наркоз. Ребенка усыпляют буквально на 5-10 минут. При таком зондировании, ребенок получает минимальное количество анестетика. Во время и после зондирования слезного канала малыш не чувствует боли. Через некоторое время глаз перестает гноиться. Обычно, период восстановления минимальный, и в первый же день малыш может ехать домой с родителями.
Общий наркоз может быть также использован в таких ситуациях:
При серьезных или сочетанных травмах. При боязни пациента. При психических отклонениях больного. При наличии аллергической реакции на местные анестетики.
Анестезия в офтальмологической практике может быть местной или общей. Общий наркоз чаще всего проводят у маленьких детей при зондировании слезного канала. Также, его применяют при обширных и серьезных травмах глазного яблока. Чаще всего применяют регионарный местный наркоз, который позволят полностью обезболить и обездвижить глаз, не влияя при этом негативного на весь организм.
Среди всех хирургических операций на глазном яблоке именно удаление катаракты занимает лидирующие позиции. Этот вид вмешательства проводят гораздо чаще всех остальных. Благодаря современным методикам процедура стала доступна и тем, кому ранее отказывали втакого рода лечении: детям, больным сахарным диабетом, пожилым пациентам и др.
Когда назначается операция по удалению катаракты?
Хотя именно хирургическое лечение наиболее эффективно при этом заболевании, назначают его далеко не сразу и не всегда. Целесообразность такого подхода определяют после предварительных обследований, оценки общего состояния пациента и его качества жизни. Если зрение больного в результате обилия помутнений значительно снизилось (до 30%), то офтальмолог предлагает хирургическое лечение.
Также оперативное лечение катаракты необходимо, если:
форма катаракты сопровождается набуханием хрусталика, что вызывает повышение внутриглазного давления; диагностированы другие глазные недуги (глаукома, отслоение сетчатки, дистрофия, диабетическая ретинопатия и др.) — катаракта мешает в таком случае лечению и исследованию глазного дна; хрусталик не поддается консервативному лечению.
Современные методики лечения позволяют не ждать, когда катаракта созреет и оперировать на любой стадии болезни. Если ухудшающееся зрение мешает профессиональной деятельности, то операцию проводят на второй или даже на первой стадии.
Противопоказания
В хирургическом лечении будет отказано, если у пациента:
обострение хронического заболевания; воспалительные процессы в глазу; повышен уровень сахара в крови — нужно добиться его снижения; незадолго до даты операции произошел инсульт или инфаркт; наблюдаются эндокринные нарушения; имеются онкологические процессы в глазах; у пациента инфекционное заболевание.
Это не значит, что этот вид лечения недоступен. Пациенту придется устранить мешающие факторы и снова обратиться к офтальмологу за назначением даты хирургии.
Виды операций
Условно все виды актуального хирургического лечения делятся на две большие группы, внутри которых предусмотрены свои разновидности: экстракция и факоэмульсификация. Каждая из них имеет свои особенности.
Экстракция
Эта методика преимущественно используется при сопутствующих заболеваниях, при которых воздействие лазером или ультразвуком может быть опасным. Запущенная стадия глаукомы, слишком плотный хрусталик, надрыв связок, воспалительные процессы — вот основные причины применения этой методики. Проводится хирургия катаракты таким методом под общим наркозом, что подразумевает полноценный стационар и длительный восстановительный процесс.
Различают экстракапсулярную экстракцию и интракапсулярную. Первая проводится с помощью специального инструмента через разрез на роговице с сохранением задней капсулы хрусталика. Благодаря этому остается естественный барьер между стекловидным телом и имплантатом. Интракапсулярная экстракция проводится с помощью криострактора, который замораживает пораженный хрусталик, что позволяет его быстро удалить. Но при этом не исключено, что останутся клетки естественного хрусталика. Удаление катаракты таким методом наименее предпочтительно. Основная сложность — высокая травматичность роговицы. Ее заживление происходит долго и нередко сопровождается осложнениями.
Факоэмульсификация
Наиболее распространенный и востребованный метод лечения катаракты, поэтому по праву считается золотым стандартом. Делится на два вида — лазерный и ультразвуковой, в зависимости от того, какой инструмент используется. Хирургическое лечение катаракты таким способом в 95% случаях успешное. Восстановительный процесс, как правило, не сопровождается осложнениями и проходит преимущественно в домашних условиях — госпитализация пациента не требуется.
Сама операция по поводу катаракты таким методом занимает не более 20 минут и не вызывает дискомфорта. Применяется местная анестезия, не вызывающая осложнений. Особенность процедуры в том, что на роговице делается микроскопический разрез, через который вводится инструмент — факоэмульсификатор. Именно он с помощью ультразвука или лазера дробит пораженный хрусталик, превращая его в жидкую субстанцию. Чтобы не допустить разрушения других структур органов зрения проводят гидродиссекцию, которая снижает устойчивость хрусталика к внешнему воздействию.Далее эта часть глаза удаляется, а на его место ставят ИОЛ.
Сравнительная таблица методов экстракапсулярной экстракции катаракты и факоэмульсификации
Часто задаваемые вопросы по катаракте. Отвечают специалисты МНТК
Что такое катаракта? Насколько распространено это заболевание?
Это одно из самых распространенных офтальмологических заболеваний. В подавляющем большинстве случаев катаракта развивается у людей пожилого возраста, однако не исключена возможность возникновения данной патологии у молодых пациентов.
Катаракта – помутнение хрусталика, приводящее к уменьшению прохождения лучей света в глаз и снижению остроты зрения. По сути, хрусталик – прозрачная линза, основная задача которой проводить свет, а также преломлять его таким образом, чтобы изображение на сетчатке было четким. Однако с возрастом, под воздействием естественных механизмов старения, он становится все менее эластичным и начинает мутнеть. Изменение прозрачности хрусталика препятствует проникновению лучей света внутрь глаза и зрение человека ухудшается. Интенсивность этих процессов различная – от нескольких месяцев до десятков лет.
Почему возникает катаракта?
Какие основные симптомы катаракты?
Катаракта поражает сразу оба глаза или один из них?
Есть ли возможность обойтись без оперативного вмешательства при о катаракте?
На сегодняшний день единственной возможностью устранения патологии является микрохирургическая операция, заключающаяся в удалении помутневшего хрусталика глаза с заменой его на искусственный хрусталик, или, говоря «медицинским языком», интраокулярную линзу. По своим оптическим свойствам интраокулярная линза сходна с естественным хрусталиком. Она очень надежна и может простоять в глазу всю жизнь.
Изменения в хрусталике носят необратимый характер, и никакие капли, специальные очки, диета или упражнения не могут «заставить» его вновь стать прозрачным. Существует распространенное мнение о том, что витаминные капли способствуют торможению процесса дальнейшего развития катаракты. Однако это утверждение не подкрепляется ни одним серьезным исследованием. Так что с уверенностью сказать, что это действительно так, нельзя.
Катаракта не должна созреть?
Это известная точка зрения, но она является несколько устаревшей. Ее возникновение связано с тем, что раньше хрусталик удаляли целиком. Для этого требовалось сделать больший разрез, и число послеоперационных осложнений было гораздо выше, чем сейчас. То есть пациенту нечего было терять – глаз уже не видел, что относительно снижало риск операции.
Современная хирургия катаракты выполняется методом ультразвуковой факоэмульсификации с применением фемтосекундного лазера. Данная технология позволяет удалять помутневший хрусталик через микроскопический операционный доступ, что существенно снижает риск осложнений. Поэтому операцию можно проводить на любом этапе развития катаракты, даже при сохраняющемся относительно высоком зрении. Более того, иногда удаление хрусталика бывает необходимым в случае, если он становится слишком толстым для глаза, перекрывает пути оттока, что может способствовать развитию глаукомы, периодическому повышению внутриглазного давления с повреждением зрительного нерва и по ряду других показаний.
Сегодня на рынке представлены разные модели искусственных хрусталиков. Какой из них лучше выбрать — европейского или американского производства? Чем они вообще отличаются друг от друга?
Существует много моделей интраокулярных линз. Некоторые современные модели искусственных хрусталиков позволяют корректировать и сопутствующие патологии, к примеру, роговичный астигматизм. В 90% случаев в клинической практике используются стандартные искусственные хрусталики, произведенные в разных странах мира: США, Германии. Швейцарии, Бельгии, России и др. Необходимо помнить, что ни один искусственный хрусталик не выходит на рынок без проведения тщательных исследований: должно быть сделано определенное число операций, пройдена процедура сертификации, включающей аттестацию материала, модели и т.д. Это необходимо, чтобы удостоверится, что данный продукт обладает всеми необходимыми характеристиками, стандартизирован и безопасен в применении. Иными словами, если он попал на рынок, то это уже является гарантией его качества.
Но какой именно тип линзы более подходит для глаза – решает хирург. Оптическая сила искусственного хрусталика подбирается индивидуально для каждого больного и зависит от анатомических и оптических особенностей глаза.В очень редких случаях, при тяжелой сопутствующей патологии глаза врач может даже принять решение о нецелесообразности имплантации интраокулярной линзы.
Кто оплачивает покупку искусственного хрусталика?
Этот вопрос в каждом конкретном медицинском учреждении решается по-разному. Существуют государственные программы – федеральные и региональные квоты, под которые попадают некоторые заболевания. В основном это серьезные сочетанные патологии, такие как отслойка сетчатки, тяжелые травмы глаза и т.д. в числе которых может быть и катаракта.
Покупку искусственного хрусталика также может оплатить медицинская страховая компания в рамках договоров, заключенных с медицинскими учреждениями. Существуют разные варианты оплаты медицинской услуги – полная или частичная, в рамках ОМС или ДМС и т.д. Таким образом, существуют разные формы финансирования и поддержки со стороны различных организаций. И когда пациент приходит в медицинское учреждение, ему обязательно разъяснят порядок оказания той или иной медицинской услуги в соответствии с существующими стандартами.
Сколько операций по удалению катаракты в год проводится в вашем центре?
Есть ли противопоказания к проведению операции по удалению катаракты?
Какова длительность операции?
- При неосложненной катаракте — в среднем 10 минут. Однако стоит заметить, что существует очень много факторов, которые могут затруднять техническое выполнение операции и, в сложных случаях, операция может занимать до 2,5 часов.
- Такие случаи описаны в литературе, но они очень редко встречаются и их процент ничтожно мал.
- При успешном исходе операции пациент сможет видеть уже в течение 2–3 часов после ее проведения. Если говорить об ограничительном периоде, то наиболее важными являются первые две недели после операции. Полное восстановление глаза отмечается через 4–6 недель после операции.
- После операции пациент, безусловно, должен провести самостоятельное лечение, от которого, во многом зависит положительный результат. В частности, в течение 4–6 недель необходимо прокапать специальные капли, которые помогут побороть воспалительный процесс, предотвратить попадание инфекции в глаз. Помимо этого, чтобы послеоперационный период прошел без осложнений и в кратчайшие сроки, пациент должен следовать общим врачебным рекомендациям. В частности, не совершать резких движений, не поднимать тяжестей, не тереть оперированный глаз и не нажимать на него. Первые 1–2 месяца после операции надо воздержаться от посещения бани, бассейна, парной и ограничить занятия спортом. Применять косметику для глаз можно не ранее чем через месяц после операции.
- Записаться на диагностику можно по телефону, а также на нашем официальном сайте www.mntk.ru в режиме онлайн. Пациенты также могут обратиться к нам напрямую в консультативно-диагностический центр в Москве или наши филиалы.
Как проходит операция?
В период подготовки к операции примерно за две недели пациент должен сдать анализ крови (общий, свертываемость, сахар) и мочи (общий, сахар), сделать электрокардиограмму и рентгенографию грудной клетки, пройти осмотр у стоматолога, оториноларинголога и терапевта. Пациентам, наблюдающимся по поводу сахарного диабета, дополнительно необходима консультация эндокринолога.
Операцию проводят, как правило, на следующий день после поступления больного в стационар. Утром в день операции в глаз закапывают капли, расширяющие зрачок. Пациенту также могут дать легкое успокоительное, чтобы помочь расслабиться и не волноваться.
Удаление катаракты проводят под операционным микроскопом. Операция выполняется под местной анестезией. Пациент не засыпает, он находится в сознании, слышит, что ему говорит врач. Более того, иногда в ходе операции врач просит пациента посмотреть в ту или иную сторону, вверх или вниз.
Сначала хирург делает несколько микропроколов, затем вскрывается передняя капсула (оболочка) хрусталика и мутный хрусталик удаляется. Мешок, в котором находился хрусталик, очищается от всех клеточных элементов. Потом через специальную систему доставки вводится свернутый в трубочку эластичный искусственный хрусталик, который расправляется внутри глаза. Надо отметить, что он не является жидким, как многие считают. Он сделан из специальных биологически совместимых полимеров – гибких материалов с памятью, которые даже после многократного сворачивания быстро восстанавливают свою форму и занимают место естественного хрусталика. После того как операция закончена глаз промывается специальным раствором и пациента перевозят в послеоперационную палату. В среднем срок пребывания пациента в стационаре после операции составляет 1-2 дня. Если же она проводилась амбулаторно, то уже после нескольких часов после операции он может отправиться домой.
Бывает ли отторжение хрусталика или аллергия на материал, из которого он сделан?
Какой восстановительный период после операции?
Пациенту после операции необходима какая-то профилактика?
Как можно попасть в МНТК на лечение катаракты?
Катаракта это патология, при котрой наблюдается помутнение хрусталика или его капсулы. Данная патология приводит к снижению остроты зрения из за снижения прозрачности хрусталика. Заболевание обычно медленно прогрессирует в зрелом возрасте. Однако отдельные виды катаракты могут разиваться стремительно и в короткое время приводить к потери зрения.
О катаракте было известно ещё в глубокой древности, со времён Великого древнегреческого врача Гиппократа. Катаракта в переводе с греческого языка означает «водопад». Древние греки объясняли это тем, что при появлении болезни человек начинает видеть окружающие предметы, будто сквозь падающий поток воды, что препятствует проникновению световых лучей внутрь глаза. Вот только дифференцировать катаракту от других глазных заболеваний, например от глаукомы, докторам того времени было очень сложно, а уж о корректном лечении её не шло и речи.
Некоторые пытались лечить катаракту компрессами из сурьмы, молока, мёда, уксуса и, даже крови и внутренностей животных. Другие же - диетой , массажем, лечебными ваннами, касторовым маслом и разнообразными травами. К значительному улучшению зрения ни один из данных методов лечения не приводил. Со временем катаракта стала серьёзной проблемой, приводящей к резкому ухудшению зрения. Поэтому уже много тысяч лет назад её стали лечить с помощью хирургического вмешательства, чему свидетельствуют описания в трактатах древней Греции, Рима и Египта. Но, к сожалению, даже такие методы не приводили к улучшению зрения, так как принцип данной операции заключался только в извлечении помутневшего хрусталика, что позволяло больным различать свет, поступавший в глазное яблоко и тени.
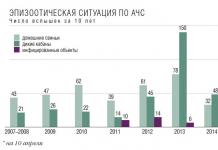
Катаракта на данный момент времени считается одним из наиболее распространённых офтальмологических заболеваний, встречающихся у людей в преклонном возрасте. Таким образом, примерно 17 миллионов человек в возрасте от 60 лет и старше страдают катарактой. По данным Всемирной Организации Здравоохранения на 1000 человек в возрасте от 70 до 80 лет катаракта встречается у 460 женщин и 260 мужчин, а после 80 лет является недугом почти каждого. В настоящее время в мире более 40 миллионов слепых людей, половина из них потеряла зрение по причине катаракты. В развитых странах у людей старше 50 лет катаракта встречается в 15%, а в развивающихся странах она достигает 40%.
Анатомия и физиология хрусталика
Хрусталик это двояковыпуклая линза, располагающаяся непосредственно за зрачком. Он является одной из наиболее важных светопроводящих частей в светопреломляющей системе глаза.Хрусталик состояит из капсулы, которая заполена хрусталиковыми прозрачными, в норме, хрусталиковым веществом. Капсула тонкая, податливая на разрыв. Хрусталиковые массы имеют слоистую структуру и с возрастом имеют тенденцию становиться все более плотными и изменяют цвет ближе к желтому.
Все необходимые для обменных процессов вещества хрусталик получает из так называемой водянистой влаги задней камеры глаза.
Внутри глазного яблока он занимает место между радужкой глаза и стекловидным телом, разделяя глаз на переднюю и заднюю камеры. В молодом возрасте хрусталик человеческого глаза прозрачен и обладает высокой эластичностью, что позволяет ему легко изменять свою форму. Подобно фотоаппарату, здоровый хрусталик моментально «наводит фокус», что обеспечивает человеческому глазу безукоризненное видение предметов как вдали, так и вблизи. Здоровый хрусталик на 60 - 65% состоит из воды, 35 - 40% составляют белки, 2% жиры и различные ферменты и не более 1% приходится на минеральные вещества.
В человеческом глазу хрусталик выполняет очень важные функции: светопроведение, светопреломление, является разделительным барьером глаза на переднюю и заднюю камеры, а так же защитный барьер (предотвращает проникновение микробов в стекловидное тело из передней камеры глаза).
Причины возникновения катаракты
 На сегодняшний день известны многочисленные причины, способствующие возникновению катаракты. В зависимости от первопричины, вызвавшей заболевание, все катаракты подразделяются на две больших группы: врождённые и приобретённые.
На сегодняшний день известны многочисленные причины, способствующие возникновению катаракты. В зависимости от первопричины, вызвавшей заболевание, все катаракты подразделяются на две больших группы: врождённые и приобретённые.
Факторы риска развития катаракты
- Несбалансированное питание
- Отсутствие своевременного и адекватного лечения хронических заболеваний (артериальная гипертензия, сахарный диабет, гепатит, холецистит, язва желудка)
- Травмы или воспалительные заболевания глаз, перенесённые в прошлом
- Наличие катаракты родственников первой степени родства
- Длительное применение некоторых медикаментозных препаратов
Механизм развития катаракты

Нормальное функционирование хрусталика поддерживается столько времени, сколько сохраняется процентное равновесие веществ, входящих в состав структуры хрусталика. Катарактогенный процесс характеризуется многочисленными биохимическими факторами: изменение количества воды, входящей с состав хрусталика, потеря калия, повышение содержания кальция, снижение количества кислорода и аскорбиновой кислоты, а так же глутатиона и гексозы. Прозрачность оптической линзе глаза обеспечивает водорастворимость белков , входящих в её структуру. С возрастом в хрусталике глаза начинают преобладать процессы химического окисления мембранных веществ, что в свою очередь ведёт к саморазрушению белков. Следовательно, из водорастворимых белки постепенно превращаются в водонерастворимые.
Данная цепь патологических процессов приводит к потере прозрачности хрусталика, то есть к возникновению его помутнения. Помутнение хрусталика представляет собой ответную реакцию со стороны хрусталикового вещества на воздействие разнообразных неблагоприятных факторов либо модификацию компонентов, входящих в состав внутриглазной жидкости, являющейся средой, окружающей хрусталик.
Симптомы катаракты
 Клиническая картина катаракты варьирует в зависимости от локализации, формы, а также стадии помутнения хрусталика. Всем пациентам с катарактой присуще постепенное прогрессирующее снижение зрения. Большинство из них жалуются на наличие пелены или тумана перед глазами, наличие чёрных точек ощущаемых ими в поле зрения, которые двигаются одновременно с движениями глаза и, остаются зафиксированными, когда глаз пациента не двигается.
Клиническая картина катаракты варьирует в зависимости от локализации, формы, а также стадии помутнения хрусталика. Всем пациентам с катарактой присуще постепенное прогрессирующее снижение зрения. Большинство из них жалуются на наличие пелены или тумана перед глазами, наличие чёрных точек ощущаемых ими в поле зрения, которые двигаются одновременно с движениями глаза и, остаются зафиксированными, когда глаз пациента не двигается.Также у пациентов могут возникать двоения предметов, ореолы вокруг объектов при ярком освещении, оптические искажения, светобоязнь, головокружение, дискомфорт, нарушения зрения, которые усиливаются в ночное время суток, при управлении транспортными средствами, письме, чтении, шитье, при работе с мелкими деталями. Со временем, по мере созревания катаракты зрение ухудшается, теряется возможность чтения, пациенты перестают узнавать лица окружающих и предметы. В дальнейшем остаётся только способность различать свет и тени. Совокупность данных симптомов приводит к развитию профессиональной и социальной дезадаптации человека. При отсутствии своевременного лечения катаракта чаще всего приводит к полной слепоте.
Стадии созревания катаракты
 Начальная катаракта
- характеризуется появлением помутнения по периферии хрусталика, не повреждая оптическую зону.
Начальная катаракта
- характеризуется появлением помутнения по периферии хрусталика, не повреждая оптическую зону.Незрелая катаракта - ей свойственно распространение помутнения хрусталика к центру оптической зоны. Острота зрения на данной стадии значительно снижается.
Зрелая катаракта - помутнение всей площади хрусталика. Прогрессирующее ухудшение зрения, потеря предметного зрения, пациенты способны распознавать только свет и тень.
Перезрелая катаракта - дальнейшее развитие процесса, которому сопутствует полное разрушение волокон хрусталика и растворение коркового вещества. В результате хрусталик становится молочно-белым и однородным по консистенции. Перезрелая катаракта встречается довольно редко. Это наиболее опасная стадия, для которой характерно развитие тяжёлых осложнений, например, разрыв капсулы с выходом её содержимого в полость глаза, что также влечёт за собой неблагоприятные последствия.
Диагностика катаракты
 Обнаружить катаракту на глазу у пациента не составляет особой сложности, трудности возникают, когда перед офтальмологом стоит задача определить стадию, локализацию, этиологию помутнения и, самое главное, установить необходимый объём и тактику оперативного вмешательства. Затруднённая диагностика катаракты объясняется тем, что выраженные помутнения в хрусталике сильно затрудняют, а иногда делают совсем невозможным исследование состояния, находящегося непосредственно за хрусталиком, стекловидного тела и сетчатки.
Обнаружить катаракту на глазу у пациента не составляет особой сложности, трудности возникают, когда перед офтальмологом стоит задача определить стадию, локализацию, этиологию помутнения и, самое главное, установить необходимый объём и тактику оперативного вмешательства. Затруднённая диагностика катаракты объясняется тем, что выраженные помутнения в хрусталике сильно затрудняют, а иногда делают совсем невозможным исследование состояния, находящегося непосредственно за хрусталиком, стекловидного тела и сетчатки.
Все методы обследования пациента с катарактой можно разделить на четыре большие группы:
- Стандартные (рутинные) методы, обязательные для каждого пациента
- Визометрия - определение остроты зрения
- Определение бинокулярного зрения - оценка объёмного, стереоскопического зрения обоими глазами одновременно
- Периметрия - исследование полей зрения
- Тонометрия - измерение внутриглазного давления
- Биомикроскопия - способ микроскопического исследования тканей глаза, позволяющий детальное изучение переднего и заднего отделов глазного яблока, независимо от освещения помещения. Биомикроскопия представляет собой самый ответственный этап обследования пациента с катарактой, с помощью которого офтальмохирург выбирает наиболее эффективный метод удаления катаракты.Для проведения биомикроскопии применяется специальный прибор, называемый щелевой лампой. Исследование проводится в условиях медикаментозного мидриаза (расширение зрачка при помощи медикаментозных препаратов), оцениваются следующие показатели: размер и плотность ядра, стадия дистрофических изменений в капсуле, положение хрусталика, присутствие выраженного или скрытого подвывиха хрусталика, вызванного дистрофическими изменениями, разрушение волокон связки, поддерживающей хрусталик
- Офтальмоскопия - метод исследования сетчатки, зрительного нерва, сосудистой оболочки в лучах света, которые отражаются от глазного дна. Иногда из-за сильного помутнения хрусталика выполнение данного метода исследования затрудняется. В то же время офтальмоскопия очень информативна при исследовании глаз у пациентов с сахарным диабетом, увеитом, близорукостью, пигментным ретинитом.
- Гониоскопия - изучение угла передней камеры глаза. Данный метод исследования имеет принципиально-важное значение в определении тактики хирургического лечения пациентов с патологией хрусталика в комбинации с глаукомой
- Дополнительные методы, также являются обязательными для каждого пациента
- Рефрактометрия - определение рефракции глаза (преломляющей силы оптической системы глаза). Метод необходим для определения степени дальнозоркости, близорукости и астигматизма.
- Офтальмометрия - представляет собой исследование глаза с помощью специального прибора - офтальмометра. С помощью данного прибора офтальмолог может измерить радиусы кривизны поверхностей, как роговицы, так и самого хрусталика
- Определение переднее - заднего размера глазного яблока
- Скиаскопия - метод определение рефракции глаза, заключающийся в наблюдении за передвижением теней в области зрачка, при этом пучок света, направленный на глаз, отражается от зеркала
- Электрофизиологическое исследование глаза - применяется для определения лабильности и порога чувствительности зрительного нерва
- Дополнительные методы, применяемые по назначению доктора
- Денситометрия
- Ультразвуковая биомикроскопия
- Эндотелиальная биомикроскопия
- Лабораторные методы исследования.
Лечение катаракты
Медикаментозное лечение
 Консервативное лечение целесообразно только в начальной стадии развития катаракты, что предусматривает предотвращение быстрого прогрессирования помутнения хрусталика. Пациентам назначается закапывание препаратов, оказывающих положительное действие на обмен веществ, протекающий в структурах глаза. Такие препараты содержат аскорбиновую кислоту, глутамин, цистеин, а также комплекс витаминов и микроэлементов, например, Квинакс, Офтан Катахром, Тауфон. Результаты такого лечения не всегда оправдывают ожидания пациента. В резких случаях помутнения хрусталика в некоторых формах начальных катаракт могут остановиться в развитии или рассосаться в случае, если будет проведена своевременная и рациональная терапия первичного заболевания, которое послужило причиной развития катаракты.
Консервативное лечение целесообразно только в начальной стадии развития катаракты, что предусматривает предотвращение быстрого прогрессирования помутнения хрусталика. Пациентам назначается закапывание препаратов, оказывающих положительное действие на обмен веществ, протекающий в структурах глаза. Такие препараты содержат аскорбиновую кислоту, глутамин, цистеин, а также комплекс витаминов и микроэлементов, например, Квинакс, Офтан Катахром, Тауфон. Результаты такого лечения не всегда оправдывают ожидания пациента. В резких случаях помутнения хрусталика в некоторых формах начальных катаракт могут остановиться в развитии или рассосаться в случае, если будет проведена своевременная и рациональная терапия первичного заболевания, которое послужило причиной развития катаракты.Нельзя забывать о том, что катаракта - процесс прогрессирующий и необратимый. Медикаментозные методы лечения могут только приостановить на некоторое время развитие процесса, но никогда не смогут вернуть хрусталику его первоначальную прозрачность.
Очень важно знать, что если помутнения хрусталика продолжают усиливаться, необходимо произвести оперативное вмешательство по удалению катаракты.
Хирургия катаракты
 Прямым показанием к проведению операции является снижение остроты зрения, провоцирующее ограничение трудоспособности пациента и возникновению дискомфорта в повседневной жизни. При определении показаний к удалению катаракты стадия её зрелости не имеет никакого значения. Абсолютно бесперспективной операцию по удалению катаракты считают только в случае полной слепоты. Это возможно, когда в глазу с катарактой есть иные патологии, приведшие к слепоте.
Прямым показанием к проведению операции является снижение остроты зрения, провоцирующее ограничение трудоспособности пациента и возникновению дискомфорта в повседневной жизни. При определении показаний к удалению катаракты стадия её зрелости не имеет никакого значения. Абсолютно бесперспективной операцию по удалению катаракты считают только в случае полной слепоты. Это возможно, когда в глазу с катарактой есть иные патологии, приведшие к слепоте.Подготовка к операции
Перед операцией каждому пациенту необходимо произвести тщательное исследование обоих глаз с помощью методов, указанных ранее в разделе «диагностика катаракты», а также полную оценку общего состояния всего организма. Это необходимо для правильного прогнозирования результатов операции, относительно предотвращения всевозможных осложнений, как со стороны оперируемого глаза, так и самого организма в целом, а также для определения функциональной способности глаза после операции.Если в процессе обследования обнаруживаются воспалительные процессы в глазу, либо в органах и тканях, расположенных в близости от глаза, то в обязательном порядке до операции производится санация очагов воспаления плюс проведение противовоспалительной терапии. Непосредственно на операционном столе подготовка пациента заключается в закапывании в оперируемый глаз дезинфицирующих капель, а также капель, расширяющих зрачок. Обезболивание зависит от вида предстоящей операции, может быть местное либо общее (внутривенное введение анестетиков).
Подбор внутриглазной линзы
Подбор внутриглазной линзы довольно сложный и трудоёмкий процесс, а главное самый ответственный фактор успешной операции, так как именно от правильно подобранной линзы зависит качество зрения пациента после операции. Индивидуальный подбор линзы проводится специалистом с помощью специализированного оборудования (методы указаны в разделе «диагностика катаракты»). Выбор также зависит от желания пациента видеть хорошо без очков вблизи либо вдаль. Тщательный подбор интраокулярной линзы так важен из-за того, что все линзы разные, поэтому необходимо сделать единственно правильный выбор именно для Вашего глаза.Виды интраокулярных линз

- Монофокальная внутриглазная лизна - наиболее часто применяемый вид искусственного хрусталика. Обеспечивает высшее качество зрения вдаль, не зависимо от степени освещённости местности или помещения. Но, в то же время зрение вблизи (письмо, чтение, шитьё) нуждается в незначительной коррекции при помощи очков.
- Аккомодирующая монофокальная внутриглазная лизна - обладает свойством легко изменять своё положение в глазу, что способствует фокусированию изображения именно на сетчатке, независимо от того смотрит пациент вблизи либо вдаль. Аккомодация такой линзы подобна естественной аккомодации здорового хрусталика. После операции пациент легко может обходиться без очков.
- Мультифокальная внутриглазная лизна - благодаря особенностям изготовления, они обладают сверхточными оптическими характеристиками, имитируя работу здорового хрусталика глаза, что позволяет пациенту после операции видеть без очков одинаково хорошо на любом расстоянии.
- Торические внутриглазная лизна - благодаря своей цилиндрической форме способны изменять силу преломления в определённых областях, что очень важно в коррекции роговичного астигматизма, которым зачастую осложняется катаракта.
- Асферическая внутриглазная лизна - обладает всеми свойствами здорового хрусталика, кроме высокой остроты зрения имплантация данного вида линз обеспечивает высокую резкость и контрастную чувствительность зрения.
Виды операций при катаракте
 Хирургическое лечение катаракты заключается в удалении помутневшего хрусталика и замене его искусственной интраокулярной линзой. Существует несколько вариантов операций удаления катаракты:
Хирургическое лечение катаракты заключается в удалении помутневшего хрусталика и замене его искусственной интраокулярной линзой. Существует несколько вариантов операций удаления катаракты:- Интракапсулярная экстракция катаракты - производится удаление хрусталика вместе с капсулой, осуществляемое через большой разрез при помощи специального устройства - криоэкстрактора. Данная методика достаточно травматична для глаза, поэтому в настоящее время практически не применяется. Обычно показанием для проведения такой операции являются травматические катаракты, когда не удаётся сохранить целостность капсулы хрусталика или вывих хрусталик, когда подвешивающие его нити (хорды) повреждены.
- Экстракапсулярная экстракция катаракты - хрусталик удаляется, но при этом сохраняется задняя его капсула, что придаёт методу преимущества по сравнению с первым. Сохраняется барьер между передней и задней камерами глаза. Но, тем не менее, данный метод также является весьма травматичным из-за выполнения большого разреза и, нуждается в наложении швов на постоперационную рану. Широко применяется в настоящее время, но интенсивно вытесняется современным малотравматичным методом - факоэмульсификацией.
- Факоэмульсификация - удаление хрусталика с помощью ультразвука. Преимущества её заключаются в том, что операция производится через микроразрез от 2,2 до 5,5 мм, в зависимости от выбранной интраокулярной линзы. Операция производится под местной анестезией, это позволяет хирургу находиться в контакте с пациентом в течение всей операции. Не нуждается в наложении послеоперационных швов. Длительность не занимает более 15 минут, абсолютно безболезненна и безопасна, риск возникновения послеоперационных осложнений минимален. Пациент быстро реабилитируется, полная работоспособность восстанавливается через 10 дней.
- Лазерная хирургия катаракты - основана на использовании лазерного излучения для дробления ядра хрусталика, обладающего максимальной степенью твёрдости за небольшой промежуток времени, причём абсолютно безопасно, практически не повреждая заднего эпителия роговицы.
После операции
После завершения операции на оперированный глаз накладывается стерильная повязка. Уже через несколько часов после операции пациент достаточно хорошо видит оперированным глазом, а в течение недели у него окончательно налаживаются зрительные функции.Если у пациента во время операции и в раннем постоперационном периоде не возникло никак осложнений, то на следующий день его выписывают домой. Следует остерегаться от чрезмерного перенапряжения глаз, не поднимать тяжести, избегать резких движений, соблюдать гигиену глаз, исключить резкие перепады температур, воздержаться от алкоголя в течение не менее 3-4 недель после операции.
Сразу же после возвращения домой пациент возвращается к прежнему образу жизни. Разрешается читать, писать, смотреть телевизор и т.д. В индивидуальном порядке доктор назначает глазные капли для сокращения восстановительного периода, а также информирует пациента о необходимости профилактических осмотров.
Профилактика катаракты
С целью профилактики катаракты рекомендуется восполнять в организме некоторые вещества, например, антиоксиданты. К ним относятся: глутатион, лютеин, витамин Е. Сбалансированная диета, воздержание от курения и алкоголя, физическая активность могут предотвратить развитие катаракты. Регулярное обследование у офтальмолога лиц старше 50 лет.  |
Форма катаракты | Описание | Изображение |
Сенильная (старческая) | Этиология и патогенез до конца не изучены. У предрасположенных, с наследственной точки зрения, людей первые симптомы возникают в возрасте старше 40 лет. Главная роль в развитии болезни принадлежит повреждающему действию свободных радикалов с образованием конгламератов белка. В зависимости от локализации старческая катаракта бывает корковой и ядерной |  |
Ядерная (бурая) | Патогенез связан с первоначальным образованием факосклероза – ядерным уплотнением линзы, что сопровождается усилением преломляющей способности хрусталика, а также его пожелтением. За короткий промежуток времени это приводит к миопии – близорукости, после чего прозрачность хрусталика и острота зрения резко снижаются. Увеличения размера линзы и процессов оводнения при ядерной катаракте чаще всего не происходит |  |
Осложненная | Возникает при хронических заболеваниях глаза (увеиты, увеопатии, глаукома, дистрофия сетчатки и др.). Патологический процесс развивается в области заднего полюса линзы. Помутнение представляет собой небольшие по протяженности очаги центральной локализации. Их появление существенно сказывается на снижении остроты зрения. Пациенты предъявляют жалобы на резкое ухудшение зрительной способности в светлое время суток, когда зрачки сужены. В затемненных условиях, где зрачки расширяются, больным становится намного легче. С течением времени осложненная катаракта приобретает вид чашеобразной |
Катаракта, осложненная увеитом |
Катаракта при сахарном диабете | При таком эндокринном заболевании, как сахарный диабет, катаракта нередко является одним из первых проявлений. Чашеобразное помутнение расположено вдоль задней капсулы хрусталика |  |
Травматическая | При тупой травме глаза травматическое воздействие сопровождается возникновением субкапсулярного помутнения в области передней части линзы. Повреждение связочного аппарата хрусталика способно привести к его подвывиху или вывиху в область стекловидного тела или передней камеры глаза |  |
При проникающем ранении капсула хрусталика разрывается, а его волокна выходят за пределы капсулы. Кроме того, возникает оводнение внутренней области линзы. В норме вещество хрусталика изолировано от контакта с внешней средой, поэтому при нарушении целостности капсулы нередко возникают аутоиммунные процессы – в атипичных ситуациях иммунная система начинает воспринимать ткани собственного организма как чужеродные, что сопровождается их повреждением |
||
Ультрафиолетовое, радиационное, лазерное и инфракрасное излучение, а также рентгеновские лучи способны травмировать хрусталик с образованием катаракты. Данный тип травмирующего фактора сопровождается резким ухудшением зрительной способности |

Стадии
Течение катаракты характеризуется последовательной сменой следующих стадий:
Стадия | Изображение | Описание |
Начальная | В зоне экватора формируются помутнения спицеобразной формы, вакуолей и водяных щелей. Данные образования хорошо различимы при биомикроскопии. Острота зрения снижается незначительно, но пациенты нередко предъявляют жалобы на возникновение «мушек» перед глазами |
Начальная катаракта (исследование в проходящем свете) |
Незрелой катаракты | Практически вся кора линзы занята помутнениями, что приводит к значительной потере остроты зрения. Образующиеся вакуоли и водяные щели постепенно заполняются детритом – продуктом распада тканей – что приводит к увеличению объема хрусталика, при этом поверхностно расположенные слои хрусталика по-прежнему прозрачны |  |
Зрелой катаракты | Структура хрусталика обезвоживается, его волокна уплотняются, а возникшие помутнения однородно окрашиваются в грязно-серый цвет. При офтальмоскопии с использованием щелевой лампы световой луч не проникает вглубь линзы |  |
Перезрелой катаракты | Распад и дегенерация волокон хрусталика происходит значительными темпами. Внутри линзы повышается осмотическое давление, что приводит к проникновению жидкости сквозь капсулу. Возникает вторичное набухание. Спустя некоторое время корковое вещество хрусталика рассасывается, а в глазу остается только его сумка. Пациент становится способным различать очертания предметов, а при правильной подборке очков возникает так называемое предметное зрение - способность различать отдельные точки |  |
Для перехода от начальной стадии к перезрелой требуется несколько лет, а для рассасывания ядра хрусталика должны пройти десятилетия.

Помутнение хрусталика - симптомы и лечение заболевания
Клиническая картина

Как видит окружающий мир больной с катарактой
Степень выраженности симптомов напрямую зависит от стадии течения катаракты. При начальной стадии пациенты довольно часто не предъявляют жалоб, связанных со снижением остроты зрения. К ранним проявлениям заболевания относят:
- диплопию – двоение перед глазами;
- появление «мушек»;
- снижение четкости зрения;
- приобретение видимыми предметами желтой окраски;
- возникновение трудностей с письмом и чтением, при работе с мелкими деталями.
Для клинической картины развившейся катаракты характерно:
- повышение восприимчивости глаз к свету;
- ухудшение ночного зрения;
- искажение цветовосприятия;
- при прямом взгляде на источник света возникает своеобразный ореол.
Появление катаракты у пациентов с гиперметропией – дальнозоркостью – ошибочно принимается как самоизлечение, поскольку зрение при данном заболевании становится скорее близоруким, в то же время изображение, расположенное перед глазами, расплывается, но исправить это при помощи оптических приборов не удается.
При незрелой и зрелой катаракте наблюдаются следующие симптомы:
- резкое ухудшение зрения;
- утрата предметного зрения;
- сохранение светоощущения;
- приобретение цветом зрачка молочно-белой окраски.
- оценить степень снижения остроты зрения;
- определить нарушение цветовосприятия;
- исследовать структуру хрусталика;
- выявить локализацию помутнения и его величину.
Грамотное лечение народными средствами в ряде случаев позволяет замедлить течение патологического процесса. Некоторые средства способствуют профилактике развития катаракты. Перед самолечением обязательно следует получить консультацию у лечащего врача. Специалист поможет подтвердить диагноз, убедиться в безопасности народных методов, скорректировать способы применения и некоторые побочные эффекты.
Рецепты эффективных средств:
Средство | Рецепт |
Вода и серебро |
|
Ростки картофеля |
Курс приема: 1 столовая ложка настоя 3 раза в сутки на протяжении 3 месяцев |
Капли из лука и меда | Смешать по одной чайной ложке лукового сока и меда, после чего закапывать в оба глаза дважды в день по 2 капли |
Облепиховое масло | Благоприятное воздействие на глаз оказывает лечение с применением облепихового масла: следует закапывать его 2 раза в сутки по 2 капли. Предварительно с помощью пипетки нужно закапать в глаза по 1 капле аптечного глицерина |
Отвар из пиона |
|
Компрессы из календулы |
|
Катаракта – это нарушение прозрачности естественной линзы (хрусталика), в результате чего происходит ухудшение зрения, приводящее порой лишь к светоощущению и даже к слепоте.
Катаракта – одно из самых распространенных заболеваний глаз, особенно среди пожилых людей.
ПРИЧИНЫ КАТАРАКТЫ
Катаракта в большинстве случаев характерна для лиц зрелого возраста, но существует немало причин, когда от катаракты страдают лица молодого, трудоспособного возраста, и даже дети.
Причины заболевания:
- Возраст старше 50 лет. Метаболизм с возрастом замедляется, процессы разрушения преобладают над процессами восстановления, нарушается структура белков, являющихся основным компонентом вещества хрусталика, что приводит к его уплотнению и помутнению
- Генетическая предрасположенность
- Неблагоприятная экологическая обстановка
- Травмы глаза
- Эндокринные нарушения, в том числе сахарный диабет
- Радиация, лучевое воздействие
- Длительный прием ряда лекарственных препаратов
Основные признаки катаракты:
При появлении любых зрительных нарушений лучше всего обратиться к квалифицированному специалисту. Диагноз «катаракта» может быть выставлен только офтальмологом на основании диагностического обследования.
ЛЕЧЕНИЕ КАТАРАКТЫ
Консервативное лечение с использованием различных видов глазных капель, может только временно замедлить процесс развития катаракты.
Единственный эффективный метод лечения - операция по удалению помутневшего хрусталика.
В клинике СОКОЛ применяется признанный во всем мире золотым стандартом метод лечения катаракты - ультразвуковая факоэмульсификация с имлантацией искусственной линзы.
Операция заключается в удалении помутневшего хрусталика через самогерметизирующийся сверхмалый прокол при помощи ультразвукового воздействия, и замене его на искусственную линзу, которая позволит световым лучам правильно фокусироваться на сетчатке.

Фактически за один день человеку восстанавливают зрение.
Преимущества факоэмульсификации:
- Операция длится в среднем 10-15 минут
- Пребывание в стационаре не обязательно
- Нет послеоперационных искажений зрения (астигматизма)
- Ограничения на физические нагрузки минимальны
- Восстановление проходит быстро и безболезненно
В нашем центре используются искусственные хрусталики премиум класса только ведущих мировых производителей. В клинике СОКОЛ есть возможность установить мультифокальные и трифокальные интраокулярные линзы, которые позволяют в послеоперационном периоде не пользоваться очками.

В клинике уделяется пристальное внимание выбору искусственного хрусталика и необходимым расчетам его силы, чтобы параллельно с хирургическим лечением катаракты, скомпенсировать имеющиеся у Вас нарушения рефракции, такие как близорукость, дальнозоркость, астигматизм.
Учитывая, что каждый пациент уникален, специалисты клиники СОКОЛ подходят к хирургическому лечению индивидуально.
ЗНАЧИМОСТЬ РАННЕГО ЛЕЧЕНИЯ КАТАРАКТЫ
Существует распространенное заблуждение, что «катаракта должна созреть», и только после этого необходимо прибегнуть к ее хирургическому лечению. Это понятие давно устарело. В клинике СОКОЛ используется большой арсенал современных малоинвазивных методик удаления катаракты, не требующих длительного реабилитационного периода.
Откладывать лечение катаракты не стоит, это может быть весьма опасно для здоровья ваших глаз. Набухающая и перезрелая катаракта может привести к развитию вторичной глаукомы, с выраженными болевыми ощущениями, полной потере зрения, без возможности его восстановления, воспалительным процессам.
Обращайтесь к офтальмологу уже при малейших признаках нарушения зрения. Вовремя проведенное лечение поможет избежать нежелательных последствий.
Не отнимайте у себя возможность максимально хорошо видеть окружающий мир.